Cận thị không chỉ gây bất tiện trong sinh hoạt hàng ngày mà còn tiềm ẩn nguy cơ dẫn đến các biến chứng nghiêm trọng về mắt, trong đó có thoái hóa võng mạc cận thị. Đây là một tình trạng nguy hiểm có thể ảnh hưởng nghiêm trọng đến thị lực. Vậy, thoái hóa võng mạc cận thị là gì? Nguyên nhân nào gây ra tình trạng này? Làm thế nào để nhận biết sớm các dấu hiệu và có biện pháp phòng ngừa hiệu quả? Bài viết này, Mediphar USA sẽ cung cấp cho bạn những thông tin chi tiết và cần thiết để bảo vệ đôi mắt sáng khỏe.
Thoái hóa võng mạc cận thị là gì?
Định nghĩa và nguyên nhân gây bệnh
Thoái hóa võng mạc do cận thị, còn được gọi là cận thị bệnh lý hoặc cận thị thoái hóa, là một biến chứng nghiêm trọng xảy ra khi độ cận quá cao dẫn đến biến đổi cấu trúc bên trong mắt. Không giống như cận thị thông thường chỉ cần chỉnh kính là đủ, tình trạng này thường liên quan đến sự kéo dài quá mức của trục nhãn cầu, khiến võng mạc, hắc mạc và củng mạc bị kéo giãn liên tục, dẫn đến mỏng dần và dễ tổn thương.
Theo tiêu chuẩn hiện nay, cận thị bệnh lý thường được xác định khi có độ khúc xạ từ -6.00 D trở lên hoặc chiều dài trục nhãn cầu vượt quá 26.5 mm. Trong mắt bị kéo dài, mô đáy mắt bị biến dạng, gây nên hàng loạt tổn thương như: vùng mỏng lan tỏa hắc võng mạc (diffuse atrophy), vùng mất sắc tố từng mảng (patchy atrophy), vết rách Bruch’s membrane gọi là lacquer cracks, hay nguy hiểm hơn là tân mạch hắc mạc (myopic CNV) – nguyên nhân hàng đầu gây mất thị lực ở người cận nặng.
Tổn thương lâu ngày có thể dẫn đến sẹo hóa hoàng điểm, còn gọi là đốm Fuchs, khiến khả năng nhìn trung tâm giảm sút nghiêm trọng. Tình trạng này không chỉ ảnh hưởng đến người lớn tuổi mà có thể xuất hiện sớm từ sau tuổi 30 ở những người bị cận nặng kéo dài.
Ngoài cận thị nặng, các yếu tố nguy cơ khác bao gồm: di truyền, tuổi tác, giới tính nữ, tiền sử bệnh lý võng mạc trong gia đình, và một số hội chứng mô liên kết như Marfan hoặc Stickler, làm cho cấu trúc mắt yếu hơn, dễ biến dạng hơn.

Dấu hiệu nhận biết thoái hóa võng mạc
Thoái hóa võng mạc cận thị tiến triển âm thầm nhưng để lại hậu quả nặng nề nếu không phát hiện sớm. Ban đầu, người bệnh có thể chỉ cảm thấy thị lực giảm nhẹ, nhưng theo thời gian, nhiều triệu chứng thị giác rõ rệt sẽ xuất hiện, ảnh hưởng lớn đến sinh hoạt hằng ngày.
Một trong những dấu hiệu đầu tiên thường gặp là giảm thị lực khi nhìn xa, đặc biệt ở những người đã đeo kính đúng số nhưng vẫn thấy hình ảnh bị nhòe. Ngoài ra, nhiều người bắt đầu thấy vật thể bị méo mó, đường thẳng trở nên cong, hoặc xuất hiện vùng tối, điểm mờ ở trung tâm tầm nhìn, gây khó khăn khi đọc sách, lái xe hoặc nhận diện khuôn mặt.
Trong những trường hợp tổn thương hoàng điểm tiến triển, bệnh nhân có thể cảm thấy nhạy sáng bất thường, dễ bị chói mắt hoặc khó thích nghi khi chuyển từ nơi sáng sang tối, do tế bào võng mạc phản ứng kém với thay đổi ánh sáng.
Đáng lo hơn, nếu xuất hiện biến chứng như tân mạch hắc mạc hoặc võng mạc tách lớp (retinoschisis), thị lực có thể giảm đột ngột và không thể hồi phục nếu không được xử lý kịp thời. Việc phát hiện sớm nhờ soi đáy mắt định kỳ hoặc chụp OCT (chụp cắt lớp võng mạc) đóng vai trò rất quan trọng để ngăn ngừa mất thị lực vĩnh viễn.

Những ai có nguy cơ cao mắc thoái hóa võng mạc do cận thị?
Không phải ai bị cận thị cũng sẽ tiến triển thành thoái hóa võng mạc. Tuy nhiên, một nhóm người có những đặc điểm nhất định sẽ có nguy cơ cao hơn, đặc biệt là khi mắt đã bị kéo dài và có tổn thương cấu trúc đáy mắt ngay từ sớm.
Đứng đầu trong danh sách nguy cơ là những người bị cận thị nặng (trên -6.00 D) hoặc có trục nhãn cầu dài hơn 26.5 mm, vì mắt bị kéo dài sẽ gây căng giãn liên tục các lớp võng mạc, hắc mạc và củng mạc – đây chính là nền tảng dẫn đến tổn thương mạn tính.
Ngoài ra, các nghiên cứu cho thấy tuổi tác càng cao, nguy cơ thoái hóa càng lớn. Đặc biệt sau tuổi 40, quá trình lão hóa kết hợp với độ cận cao có thể thúc đẩy nhanh các tổn thương tại vùng hoàng điểm và đáy mắt.
Một số yếu tố khác cũng làm tăng khả năng mắc bệnh, bao gồm:
- Tiền sử gia đình có người bị cận nặng hoặc thoái hóa võng mạc.
- Giới tính nữ: do cấu trúc mô liên kết thường yếu hơn và dễ bị biến dạng hơn.
- Mắc các hội chứng mô liên kết như Marfan hoặc Stickler: những bệnh lý này khiến thành nhãn cầu yếu và dễ bị giãn phồng hơn bình thường.
Thậm chí, những người sống ở đô thị, làm việc nhiều với máy tính, ít tiếp xúc ánh sáng tự nhiên cũng có nguy cơ phát triển cận thị nặng từ sớm. Đây cũng là tiền đề cho các biến chứng về sau.

Thoái hóa võng mạc có chữa được không?
Thoái hóa võng mạc do cận thị hiện chưa có phương pháp nào chữa khỏi hoàn toàn. Tuy nhiên, nếu được phát hiện sớm và can thiệp đúng lúc, người bệnh vẫn có thể duy trì thị lực ổn định hoặc thậm chí cải thiện phần nào chất lượng nhìn trong nhiều trường hợp.
1, Thuốc điều trị: Ức chế tân mạch và ngăn ngừa biến chứng
Biến chứng thường gặp và nguy hiểm nhất của thoái hóa võng mạc là tân mạch hắc mạc (myopic CNV) – tình trạng mạch máu bất thường phát triển dưới võng mạc, gây chảy máu và phù nề đáy mắt. Trong trường hợp này, nhóm thuốc ức chế yếu tố tăng trưởng nội mô mạch máu (anti-VEGF) được xem là lựa chọn điều trị hàng đầu.
Các thuốc như ranibizumab, aflibercept hoặc bevacizumab được tiêm trực tiếp vào mắt, có thể giúp làm xẹp tân mạch, giảm phù, từ đó cải thiện hoặc ổn định thị lực. Một số nghiên cứu lớn như RADIANCE, MYRROR cho thấy hầu hết người bệnh chỉ cần 1–3 mũi tiêm trong giai đoạn đầu là đã có đáp ứng tốt.
Tuy nhiên, sau vài năm, hiệu quả thị giác có thể giảm dần và cần theo dõi lâu dài. Điều quan trọng là phát hiện sớm dấu hiệu xuất hiện tân mạch để can thiệp đúng thời điểm.

2. Phẫu thuật laser và liệu pháp quang động (PDT)
Trước khi có thuốc anti-VEGF, liệu pháp quang động (Photodynamic Therapy – PDT) từng là lựa chọn chính để điều trị tân mạch. Phương pháp này sử dụng một loại thuốc nhạy sáng như verteporfin, sau đó chiếu tia laser đặc hiệu để làm đông các mạch máu bất thường.
Dù ít gây tổn thương mô xung quanh hơn so với laser nhiệt, nhưng hiệu quả của PDT hiện được xem là thấp hơn anti-VEGF, với nguy cơ tái phát cao và thị lực cải thiện không rõ rệt về lâu dài. Do đó, PDT hiện chỉ được dùng khi không thể sử dụng thuốc anti-VEGF, hoặc phối hợp trong một số trường hợp đặc biệt.

3. Phẫu thuật: Giải quyết tổn thương cấu trúc đáy mắt
Khi thoái hóa võng mạc tiến triển nặng, người bệnh có thể xuất hiện tách lớp võng mạc (retinoschisis), lỗ hoàng điểm hoặc bong võng mạc. Đây là những biến chứng nặng cần can thiệp phẫu thuật để tránh mất thị lực vĩnh viễn.
Trong trường hợp này, phẫu thuật cắt dịch kính (vitrectomy) kết hợp với bóc màng giới hạn trong (ILM peeling) thường được thực hiện để giải phóng lực kéo gây biến dạng hoàng điểm. Ở một số ca có bong võng mạc tái phát, bác sĩ có thể chỉ định thêm macular buckle – một miếng đệm đặt phía ngoài mắt giúp ổn định lại vị trí võng mạc.
Phẫu thuật tuy không thể phục hồi hoàn toàn thị lực, nhưng có thể giúp ngăn bệnh tiến triển và cải thiện chất lượng nhìn rõ rệt nếu được thực hiện đúng thời điểm.
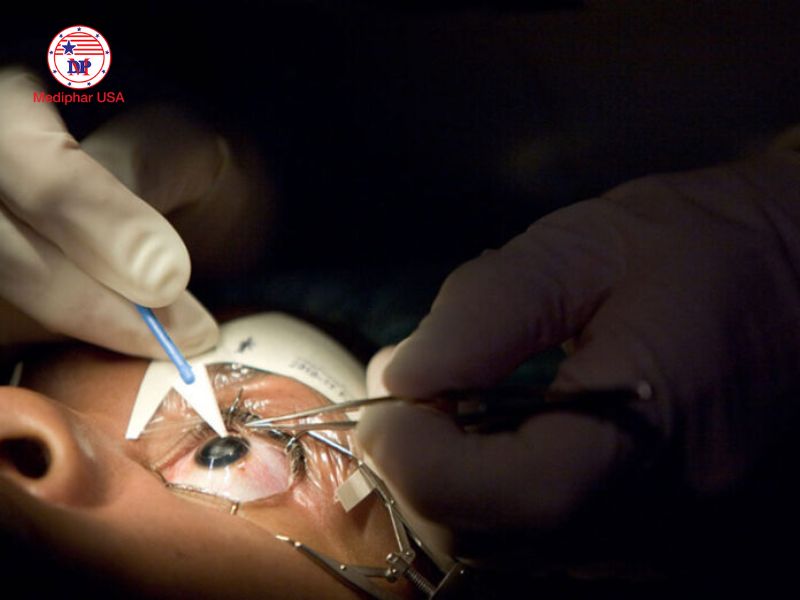
4. Công nghệ mới: Từ liệu pháp tế bào gốc đến võng mạc nhân tạo
Trong những năm gần đây, các nhà khoa học đang nghiên cứu nhiều hướng đi mới nhằm phục hồi chức năng thị giác cho bệnh nhân thoái hóa võng mạc nặng. Trong đó nổi bật nhất là:
- Liệu pháp tế bào gốc: Cấy ghép tế bào võng mạc trưởng thành hoặc tế bào gốc vạn năng để thay thế tế bào bị tổn thương. Một số thử nghiệm ban đầu ghi nhận cải thiện khả năng phân biệt ánh sáng và hình dạng ở bệnh nhân thoái hóa hoàng điểm.
- Võng mạc nhân tạo (retinal implant): Thiết bị điện tử cấy vào mắt để kích thích thần kinh thị giác, giúp người mù hoàn toàn do thoái hóa võng mạc có thể cảm nhận ánh sáng hoặc hình ảnh cơ bản. Tuy vẫn còn trong giai đoạn thử nghiệm và chi phí rất cao, nhưng đây là hướng đi đầy hứa hẹn cho tương lai.
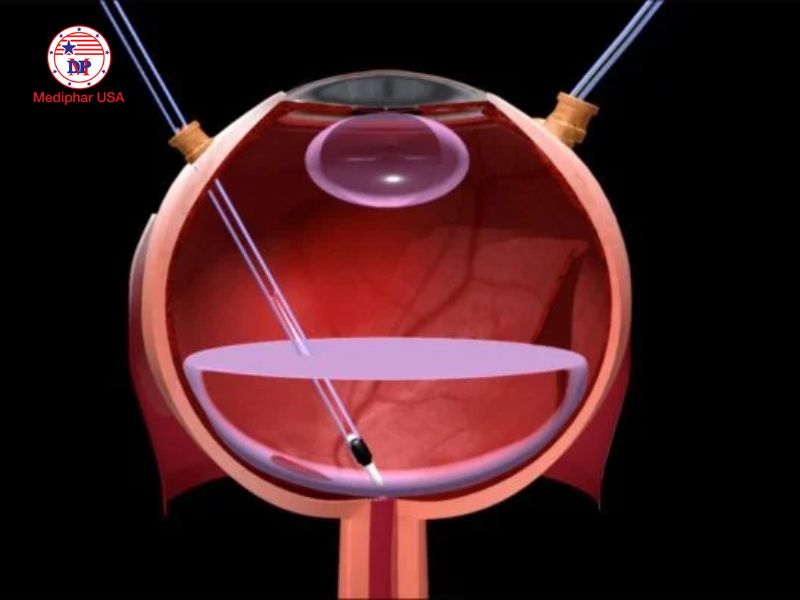
Thoái hóa võng mạc có ảnh hưởng đến phẫu thuật cận thị không?
Khi nào người bị thoái hóa võng mạc có thể mổ cận thị?
Phẫu thuật khúc xạ, bao gồm các phương pháp như LASIK, SMILE hoặc thay thủy tinh thể, thường được xem là giải pháp tối ưu giúp người cận thị giảm phụ thuộc vào kính. Tuy nhiên, với những bệnh nhân bị cận nặng kèm theo thoái hóa võng mạc, việc chỉ định mổ cần được cân nhắc rất kỹ lưỡng, vì những thay đổi cấu trúc ở đáy mắt có thể làm tăng rủi ro sau phẫu thuật và ảnh hưởng đến hiệu quả thị giác mong muốn.
Trong nhiều trường hợp, thoái hóa võng mạc không phải là chống chỉ định tuyệt đối cho mổ cận, nhưng bác sĩ sẽ cần đánh giá chi tiết võng mạc bằng chụp OCT, soi đáy mắt, và đo trục nhãn cầu trước khi quyết định. Nếu bệnh nhân chỉ bị những thay đổi nhẹ như fundus dạng lưới (tessellated fundus) hoặc teo võng mạc khu trú (patchy atrophy) chưa ảnh hưởng đến hoàng điểm, phẫu thuật có thể vẫn được cân nhắc với những lưu ý đặc biệt về theo dõi hậu phẫu.
Ngược lại, nếu đã xuất hiện sẹo hoàng điểm (Fuchs’ spot), tân mạch hắc mạc (CNV), hoặc võng mạc tách lớp (retinoschisis), thì khả năng cải thiện thị lực sau mổ sẽ rất hạn chế, thậm chí có nguy cơ khiến tình trạng xấu đi. Trong các trường hợp này, bác sĩ thường khuyến cáo không mổ, hoặc chỉ mổ khi đã điều trị ổn định tổn thương đáy mắt và thị lực đủ tốt để đảm bảo lợi ích của phẫu thuật.
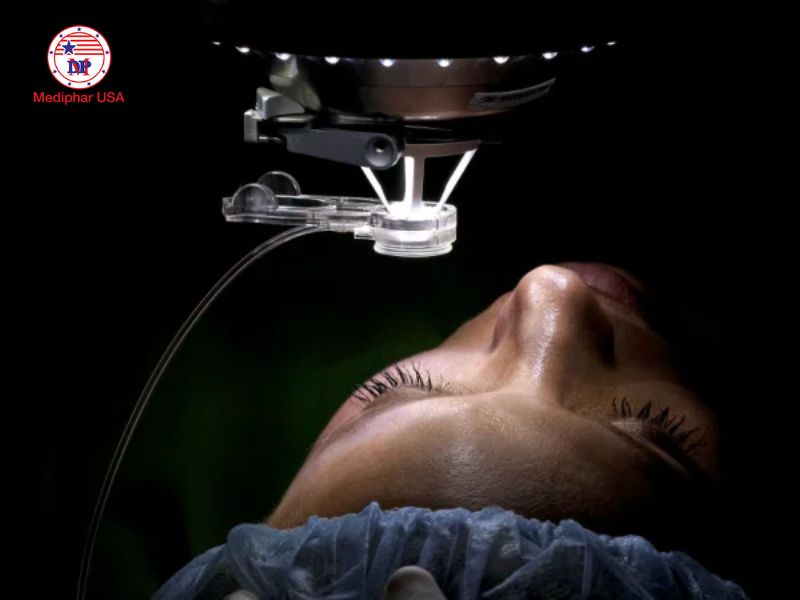
Những nguy cơ và hạn chế khi phẫu thuật mắt cho người bị cận thị nặng
Với người bị cận nặng kèm thoái hóa võng mạc, việc mổ khúc xạ mang theo nhiều nguy cơ tiềm ẩn mà người bệnh cần hiểu rõ trước khi quyết định. Trước hết, nguy cơ bong võng mạc sau phẫu thuật, đặc biệt là LASIK được ghi nhận cao hơn ở nhóm có trục nhãn cầu dài và võng mạc đã mỏng.
Một số biến chứng khác như rụng thủy tinh thể sớm, tăng nhãn áp sau mổ, hoặc biến đổi thị lực không ổn định cũng thường gặp ở người có cấu trúc nhãn cầu bất thường như trong cận thị bệnh lý. Ngay cả khi không có biến chứng, hiệu quả cải thiện thị lực trung tâm sau mổ vẫn có thể không đạt được như mong đợi, do tổn thương tiềm ẩn ở hoàng điểm hoặc các lớp thần kinh thị giác đã tồn tại từ trước.
Ngoài ra, khả năng tái phát tân mạch hoặc tiến triển của thoái hóa sau phẫu thuật cũng là yếu tố được nhiều nghiên cứu cảnh báo. Những thay đổi áp lực nội nhãn và vi mô trong mắt sau mổ có thể ảnh hưởng đến vùng đáy mắt đang yếu, nhất là trong những trường hợp đã có vết rách Bruch hoặc staphyloma.
Chính vì vậy, phẫu thuật khúc xạ cho bệnh nhân cận thị nặng không nên chỉ dựa vào mong muốn loại bỏ kính, mà phải được xem xét như một quyết định mang tính chiến lược về thị lực lâu dài. Người bệnh cần được tư vấn rõ ràng về lợi ích và nguy cơ. Đồng thời cần có kế hoạch theo dõi đáy mắt định kỳ sau mổ để xử lý kịp thời nếu biến chứng xảy ra.

Cách phòng ngừa thoái hóa võng mạc cận thị
Chế độ dinh dưỡng giúp bảo vệ võng mạc
Một trong những yếu tố quan trọng giúp làm chậm tiến triển thoái hóa võng mạc ở người cận thị nặng là chế độ ăn uống hợp lý, giàu dưỡng chất bảo vệ mắt. Trong số đó, vitamin A, lutein, zeaxanthin và omega-3 là những thành phần nổi bật đã được chứng minh có vai trò hỗ trợ sức khỏe võng mạc và giảm nguy cơ tổn thương điểm vàng.
- Vitamin A giúp duy trì lớp biểu mô sắc tố võng mạc và cần thiết cho quá trình tổng hợp rhodopsin – một chất quan trọng trong cơ chế nhìn trong bóng tối.
- Lutein và zeaxanthin là các carotenoid tập trung cao ở điểm vàng, có khả năng lọc ánh sáng xanh và chống oxy hóa mạnh, từ đó giúp bảo vệ tế bào thần kinh thị giác khỏi stress oxy hóa – yếu tố góp phần vào quá trình thoái hóa điểm vàng.
- Omega-3 (DHA) là acid béo không no chuỗi dài có trong cấu trúc võng mạc, giúp duy trì độ bền màng tế bào, hỗ trợ truyền tín hiệu thần kinh và chống viêm.
Để cung cấp đầy đủ các dưỡng chất này, nên ưu tiên bổ sung qua các loại thực phẩm tốt cho mắt như:
- Rau xanh đậm (rau bina, cải xoăn) – giàu lutein, zeaxanthin.
- Cá béo như cá hồi, cá thu – giàu DHA và EPA.
- Cà rốt, bí đỏ – chứa beta-carotene, tiền chất vitamin A.
- Dầu gấc nguyên chất – chứa hàm lượng cao beta-carotene và lycopene – những chất chống oxy hóa mạnh có lợi cho võng mạc.

Sử dụng TPCN bảo vệ sức khỏe mắt
Bên cạnh thực phẩm, việc bổ sung thực phẩm chức năng (TPCN) là lựa chọn hiệu quả giúp duy trì nồng độ ổn định các dưỡng chất thiết yếu, nhất là ở người có nguy cơ cao hoặc đã xuất hiện tổn thương đáy mắt.
Nhiều nghiên cứu cho thấy các TPCN chứa lutein, zeaxanthin, vitamin C, E, kẽm, omega-3 có thể làm chậm tiến triển của các bệnh võng mạc liên quan đến thoái hóa. Việc dùng TPCN thường xuyên, đúng liều và đúng loại có thể giúp tăng cường sức đề kháng của tế bào võng mạc trước các yếu tố gây hại như ánh sáng mạnh, gốc tự do, viêm mãn tính.
Trong số đó, dầu gấc Vina là một lựa chọn nổi bật được người dùng tin tưởng nhờ hàm lượng beta-carotene tự nhiên cao gấp 10 lần cà rốt cùng lycopene, vitamin E, omega-6. Sản phẩm giúp:
- Chống oxy hóa mạnh, bảo vệ tế bào võng mạc trước tổn thương thoái hóa.
- Hỗ trợ duy trì thị lực, nhất là khả năng nhìn trong điều kiện thiếu sáng.
- Ngăn ngừa suy giảm thị lực sớm ở người cận nặng và người lớn tuổi.
Sử dụng dầu gấc Vina đều đặn mỗi ngày, kết hợp với chế độ ăn giàu rau xanh và cá béo là nền tảng quan trọng trong chiến lược bảo vệ võng mạc toàn diện.
Thói quen sinh hoạt giúp bảo vệ mắt
Ngoài dinh dưỡng, lối sống lành mạnh và thói quen sinh hoạt khoa học cũng đóng vai trò không nhỏ trong việc hạn chế tốc độ thoái hóa võng mạc.
Một số nguyên tắc quan trọng cần áp dụng:
- Điều chỉnh ánh sáng và tư thế làm việc: Tránh làm việc trong môi trường thiếu sáng hoặc ánh sáng chói. Đảm bảo ánh sáng chiếu đều, không phản quang vào mắt. Giữ khoảng cách màn hình tối thiểu 40 cm và tư thế ngồi thẳng lưng.
- Thực hiện các bài tập mắt: Sau mỗi 20 phút làm việc, hãy nhìn xa 20 feet trong 20 giây (quy tắc 20-20-20) để giúp mắt thư giãn và giảm co thắt cơ thể mi.
- Hạn chế thời gian sử dụng thiết bị điện tử quá mức, nhất là vào ban đêm, vì ánh sáng xanh từ màn hình có thể ảnh hưởng đến võng mạc về lâu dài.
Khám mắt thường xuyên và tầm soát thoái hoá võng mạc
Việc khám mắt định kỳ, ít nhất 1–2 lần/năm là biện pháp quan trọng nhất để phát hiện sớm các dấu hiệu tổn thương đáy mắt, ngay cả khi người bệnh chưa thấy giảm thị lực rõ rệt.
Đặc biệt với người cận thị nặng hoặc đã có biến chứng trước đó, việc tầm soát võng mạc bằng OCT, soi đáy mắt, chụp huỳnh quang mạch máu sẽ giúp đánh giá chính xác tình trạng và nguy cơ tiến triển. Nếu phát hiện sớm các bất thường như lắc quơ crack, vết nứt Bruch, dấu hiệu tân mạch mới, bác sĩ có thể chỉ định điều trị kịp thời để ngăn biến chứng nặng hơn.
Tóm lại, phòng bệnh luôn hiệu quả hơn chữa bệnh. Kết hợp dinh dưỡng hợp lý, bổ sung TPCN phù hợp, lối sống khoa học và khám mắt định kỳ sẽ giúp người cận thị kiểm soát tốt nguy cơ thoái hóa võng mạc và duy trì thị lực ổn định lâu dài.
Kết luận
Thoái hóa võng mạc cận thị là biến chứng nguy hiểm nhưng hoàn toàn có thể phát hiện sớm và kiểm soát hiệu quả nếu người bệnh có kiến thức đúng và chủ động trong việc chăm sóc mắt. Từ việc điều chỉnh thói quen sinh hoạt, bổ sung dưỡng chất cần thiết, đến khám mắt định kỳ. Tất cả đều là những bước quan trọng giúp bảo vệ võng mạc trước nguy cơ thoái hóa.
- EyeWiki. (n.d.). Pathologic myopia (myopic degeneration). American Academy of Ophthalmology. https://eyewiki.org/Pathologic_Myopia_(Myopic_Degeneration)
- Anderson, M. (2023, February 13). How fast does high myopia macular degeneration progress? Medical News Today. https://www.medicalnewstoday.com/articles/how-fast-does-high-myopia-macular-degeneration-progress
- Ruiz-Medrano, J., Montero, J. A., Flores-Moreno, I., Arias, L., & García-Layana, A. (2021). Myopic maculopathy: Current status and review. Journal of Clinical Medicine, 10(1), 56. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7731360/
- Planet LASIK. (n.d.). Pathologic myopia. https://www.planetlasik.com/blog/pathologic-myopia
- Ikuno, Y. (2011). Global perspectives: Advances in diagnosis and treatment of pathologic myopia. Retina Today. https://retinatoday.com/articles/2011-july-aug/global-perspectives-advances-in-diagnosis-and-treatment-of-pathologic-myopia
- Choudhury, F., & Mehta, J. S. (2023). Pathologic myopia. In StatPearls. StatPearls Publishing. https://www.ncbi.nlm.nih.gov/books/NBK574560/
MEDIPHARUSA
Đã kiểm duyệt nội dung




![Giá khám mắt ở Bệnh viện Mắt Điện Biên Phủ TP.HCM [cập nhật 2025] Giá khám mắt ở Bệnh viện Mắt Điện Biên Phủ TP.HCM](https://medipharusa.com/wp-content/uploads/2025/10/gia-kham-mat-o-benh-vien-mat-dien-bien-phu-tphcm-720x405.jpg)

⚠️Miễn trừ trách nhiệm: Thông tin trên website Mediphar USA chỉ mang tính chất tham khảo; không được xem là tư vấn y khoa và không nhằm mục đích thay thế cho tư vấn, chẩn đoán hoặc điều trị từ nhân viên y tế. Vui lòng liên hệ với bác sĩ, dược sĩ hoặc chuyên gia y tế để được tư vấn cụ thể.